Ein altes Medikament wird modern geprüft
Digoxin gehört seit Generationen zur kardiovaskulären Medizin, doch seine Rolle in der heutigen Herzinsuffizienztherapie ist weiterhin ungeklärt. Eine kürzlich in Nature Medicine veröffentlichte randomisierte kontrollierte Studie rückt diese Frage mit einem großen, placebokontrollierten Test von niedrig dosiertem Digoxin bei Patienten mit symptomatischer chronischer Herzinsuffizienz und einer linksventrikulären Ejektionsfraktion von 50 % oder weniger wieder in den Fokus.
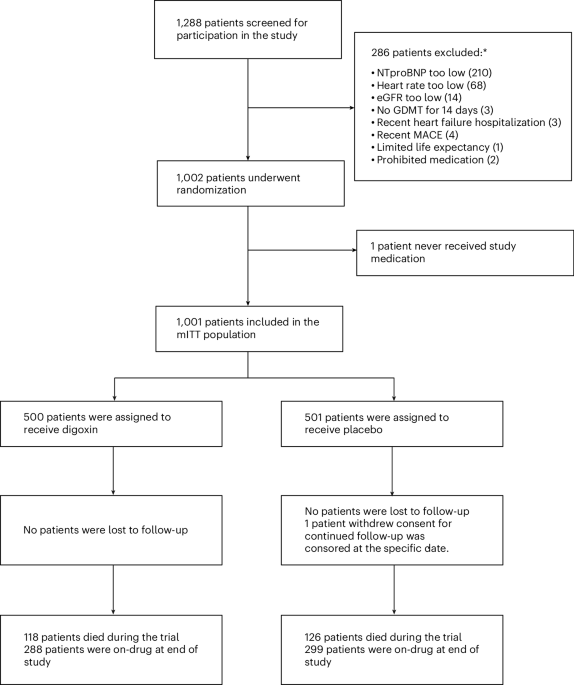
Die als DECISION-Studie bekannte Untersuchung schloss 1.001 Patienten ein und randomisierte sie entweder zu niedrig dosiertem Digoxin oder Placebo. Die Forscher zielten auf Serumdigoxin-Konzentrationen von 0,5 bis 0,9 ng/ml, ein Bereich, der den möglichen Nutzen erhalten und zugleich die seit Langem bestehenden Bedenken wegen Toxizität begrenzen sollte. Das Durchschnittsalter der Teilnehmer lag bei 72 Jahren, 28 % waren Frauen und 29 % hatten Vorhofflimmern.
Das Gesamtergebnis war gemischt. Über eine mediane Nachbeobachtungszeit von 36,5 Monaten zeigte die Studie keine statistisch signifikante Reduktion ihres primären kombinierten Endpunkts: der gesamten Verschlechterungsereignisse der Herzinsuffizienz, definiert als Gesamtzahl von Hospitalisierungen oder dringlichen Arztkontakten wegen Verschlechterung der Herzinsuffizienz, plus kardiovaskulärer Mortalität. Das bedeutet, dass die Studie nicht den klar positiven Befund lieferte, der Leitlinien oder Praxis sofort hätte umkrempeln können.
Die Zahlen deuteten jedoch nicht einfach auf ein Scheitern hin. Die Ereigniszahlen waren in der Digoxin-Gruppe niedriger als in der Placebo-Gruppe, was auf ein mögliches klinisches Signal hindeutet, das jedoch unterhalb der konventionellen statistischen Signifikanz blieb.
Was die Studie zeigte
In der Digoxin-Gruppe traten 238 Ereignisse des primären Endpunkts bei 131 von 500 Patienten auf. In der Placebo-Gruppe traten 291 Ereignisse des primären Endpunkts bei 152 von 501 Patienten auf. Das entsprach einem Ratenverhältnis von 0,81 mit einem 95%-Konfidenzintervall von 0,61 bis 1,07 und einem P-Wert von 0,133.
Betrachtet man nur die Zahl der Verschlechterungsereignisse der Herzinsuffizienz, lagen die Gesamtzahlen bei 155 im Digoxin-Arm und 203 im Placebo-Arm, entsprechend einem Ratenverhältnis von 0,76 mit einem 95%-Konfidenzintervall von 0,54 bis 1,05. Die kardiovaskuläre Mortalität war zwischen den Gruppen ähnlich: 83 Patienten bzw. 17 % in der Digoxin-Gruppe und 88 Patienten bzw. 18 % in der Placebo-Gruppe, mit einer Hazard Ratio von 0,93.
Diese Zahlen sind wichtig, weil sie zeigen, dass die Studie in Richtung aller Messgrößen nicht einfach negativ war. Stattdessen ergab sich ein wiederkehrendes Muster etwas weniger Ereignisse bei Patienten, die Digoxin erhielten, ohne die statistische Schwelle für den primären Endpunkt zu überschreiten. Für Kliniker und Forscher ist das eine vertraute, aber folgenreiche Kategorie: nicht endgültig, aber schwer abzutun.
Das unterstreicht auch, warum Digoxin kontrovers geblieben ist. Das Medikament ist günstig und weithin bekannt, und frühere Studien deuteten darauf hin, dass es Nutzen bringen könnte, insbesondere bei der Reduktion von Hospitalisierungen. Doch Unsicherheit über die Sicherheit, die Weiterentwicklung der Herzinsuffizienztherapie und das Fehlen moderner randomisierter Evidenz haben verhindert, dass es wieder einen festen Platz in Standardregimen einnimmt.
Warum dieses Ergebnis jetzt wichtig ist
Die Behandlung der Herzinsuffizienz hat sich in den vergangenen zwei Jahrzehnten dramatisch verändert. Patienten erhalten heute häufig eine gestufte, leitliniengestützte Therapie, die mehrere Wirkstoffklassen umfassen kann, die jeweils darauf abzielen, Symptome zu verbessern, Hospitalisierungen zu senken und das Überleben zu verlängern. In diesem Kontext muss jede ältere Therapie ihren Wert gegen einen deutlich stärkeren Behandlungsstandard beweisen als früher.
Das macht die DECISION-Studie bemerkenswert. Sie testete Digoxin nicht als historisches Relikt. Sie prüfte niedrig dosiertes Digoxin in einem modernen randomisierten Rahmen und fragte, ob es noch messbaren Nutzen bringt. Die Antwort lautet auf Basis des primären Endpunkts: ein Nutzen wurde nicht nachgewiesen. Die richtungsweisende Abnahme der Verschlechterungsereignisse der Herzinsuffizienz legt jedoch nahe, dass Raum für eine gezieltere Interpretation bleibt.
Eine praktische Lesart ist, dass niedrig dosiertes Digoxin für manche Patienten weiterhin relevant sein könnte, wenn künftige Arbeiten genauer definieren, wo das Signal am stärksten ist. Eine andere ist, dass die Wirkung des Medikaments, falls real, so gering sein könnte, dass selbst eine gut durchgeführte Studie sie nur schwer klar von Hintergrundtherapie und Patientenvariabilität trennen kann.
In jedem Fall hilft die Studie, die Debatte aus dem Bereich der Anekdote und der übernommenen Gewohnheit herauszuführen. Sie stellt dem Feld einen substanziellen modernen Datensatz zur Verfügung, statt sich hauptsächlich auf ältere Evidenz und retrospektive Argumente zu stützen.
Was als Nächstes für Digoxin kommt
Die neuen Erkenntnisse werden wahrscheinlich keine breite Rückkehr von Digoxin für alle Patienten mit Herzinsuffizienz und reduzierter oder leicht reduzierter Ejektionsfraktion auslösen. Der primäre Endpunkt wurde nicht erreicht, und dieses Faktum wird jede evidenzbasierte Interpretation dominieren. Die Studie unterstützt jedoch auch nicht die Schlussfolgerung, das Medikament als irrelevant abzuschreiben.
Da die Ereigniszahlen im Digoxin-Arm tendenziell niedriger waren, ist der wahrscheinlichste nächste Schritt eine selektivere Analyse: Welche Patienten dürften unter welchen Bedingungen eher von einer niedrig dosierten Behandlung profitieren? Die veröffentlichte Zusammenfassung behauptet keine solche Antwort, stellt die Frage aber klarer als zuvor.
Diese Frage geht über Digoxin selbst hinaus. Gesundheitssysteme suchen weiterhin nach Therapien, die Hospitalisierungen bei chronischer Herzinsuffizienz senken können, insbesondere wenn sie günstig und den Klinikerinnen und Klinikern bereits vertraut sind. Ein mäßig wirksames Medikament kann dennoch wichtig sein, wenn es sicher, praktikabel und passend eingesetzt ist.
Die DECISION-Studie ist daher weder eine Bestätigung noch eine Abfuhr. Sie ist eine disziplinierte Neujustierung. Digoxin, eines der ältesten Medikamente des Fachgebiets, hat nun einen modernen randomisierten Test durchlaufen und ein Ergebnis erzielt, das klinisch suggestiv, statistisch jedoch nicht abschließend ist.
Für den Moment bedeutet das Zurückhaltung. Die Evidenz rechtfertigt keine pauschalen Behauptungen, dass niedrig dosiertes Digoxin breit in die Routineversorgung zurückkehren sollte. Sie lässt aber genug Signal, damit die Diskussion nicht beendet ist. In der Herzinsuffizienzversorgung, in der die Reduktion von Verschlechterungsepisoden ein zentrales Ziel bleibt, kann selbst eine alte Therapie eine zweite Betrachtung verdienen, wenn die Daten es stützen.
Dieser Artikel basiert auf Berichterstattung von Nature Medicine. Zum Originalartikel.
Originally published on nature.com