可预防的危机
一项对全球185个国家癌症发病数据的全面分析得出结论,全球约四成的癌症病例可归因于可改变的风险因素——这些行为、暴露和状况可能被人类和卫生保健系统改变。这项发表在Nature Medicine的研究代表了迄今为止最全面的可预防癌症负担评估之一,并确定了具体的风险因素和地理区域,在这些区域有针对性的干预措施可能会产生最大的影响。
研究结果对癌症预防政策具有重要意义。与个人无法改变的遗传风险因素不同,可改变的风险因素是公共卫生运动、监管行动、临床筛查和生活方式干预的目标。如果即使只有一小部分的40%的归因可以转化为实际预防的病例,全球癌症负担可能会大幅减少。
主要风险因素
该研究使用标准化流行病学方法检查了一系列风险因素,根据因果关系的证据和各国风险因素的患病率,将每种癌症类型的部分归因于各个因素。可改变癌症负担的主要贡献者包括烟草使用——仍然是全球癌症最大的单一可预防原因——体重过重、酒精消费、缺乏体力活动以及人乳头瘤病毒(HPV)、乙型和丙型肝炎病毒和幽门螺旋菌等致癌病原体的感染。
环境暴露——空气污染、紫外线辐射和某些职业致癌物——也对负担有意义的贡献,尽管它们较少依赖于个人行为改变,更多地依赖于监管和基础设施干预。
地理和性别特异性差异
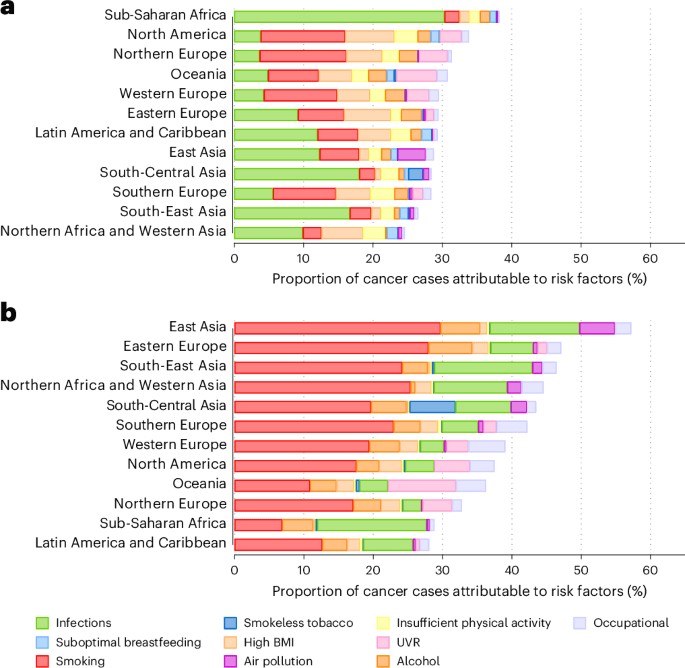
该研究最重要的贡献之一是记录风险归因癌症的模式如何在不同地区和性别之间有很大差异。在高收入国家,肥胖和酒精相关的癌症比例过高。在低收入和中等收入国家,感染驱动的癌症——由HPV引起的宫颈癌、由乙型和丙型肝炎引起的肝癌以及由幽门螺旋菌引起的胃癌——占可预防负担的比例更大。
这种地理差异意味着在一个环境中有效的预防策略可能不会直接转化为另一个环境。富裕国家关注肥胖预防和戒烟计划的做法需要针对较低收入环境进行调整,在这些环境中HPV和乙型肝炎疫苗接种以及幽门螺旋菌抗生素治疗提供了更大的潜在收益。
对预防投资的影响
虽然40%的归因数字令人瞩目,但它低估了预防机会,因为它只反映了目前风险因素的患病率水平。如果烟草使用、肥胖率和其他风险因素继续沿着历史轨迹发展,可预防的比例可能会增加。相反,成功的预防计划可以随着时间的推移减少这一比例。
该研究明确主张"针对区域和性别特异性风险概况的有针对性的人口级别干预",而不是一刀切的全球运动。实际上,这意味着国家卫生当局应该使用其特定国家的风险因素数据来优先考虑干预措施,其中相对于当地负担而言,益处的证据基础最强。
筛查和早期发现层
除了一级预防——减少风险因素暴露——通过筛查和早期发现进行的二级预防起着重要的补充作用。在早期阶段发现的癌症的存活率远高于转移后发现的癌症。宫颈癌、结肠直肠癌、乳腺癌和高风险人群的肺癌都有已确立的筛查计划,具有已证明的死亡率益处。
扩大低收入环境中的筛查获取,其中晚期诊断率仍然很高,可以减少癌症死亡率,甚至独立于风险因素减少。针对可改变风险因素的一级预防与通过筛查进行的二级预防的结合提供了一个两管齐下的战略来减少癌症的全球负担。
感染与癌症的联系
感染归因的癌症应该得到特别关注,因为它们可以通过疫苗接种和相对低成本的治疗来预防。HPV疫苗接种计划已经在高覆盖国家中展示了宫颈癌前病变的显著减少。乙型肝炎疫苗广泛应用于儿童免疫计划中,已经降低了接种出生队列中乙型肝炎相关肝癌的发生率。幽门螺旋菌根除治疗可以降低感染个体的胃癌风险。
在全球范围内扩大这些干预措施——特别是HPV疫苗,其在许多高负担国家中的覆盖率仍然很低——每年可以预防数百万癌症病例。该研究的数据为经济案例提供了严格的基础,即投资这些干预措施将在减少癌症负担和相关医疗保健成本方面获得实质性回报。
本文基于Nature Medicine的报道。阅读原始文章。
Originally published on nature.com