The Underutilized Medicine
Physical activity is among the most thoroughly studied and consistently validated health interventions available to humanity. Its benefits extend across nearly every major chronic disease category — cardiovascular disease, type 2 diabetes, several cancers, depression, cognitive decline, musculoskeletal disorders, and all-cause mortality. Its cost is minimal. Its side effects are overwhelmingly positive. And yet it remains dramatically underutilized as a public health intervention, with global physical inactivity rates either stagnant or rising in most regions.
A perspective published in Nature Medicine argues that the core problem is not a lack of evidence but a failure of framing and implementation. Physical activity has been treated primarily as a matter of individual lifestyle choice — a recommendation from a doctor, a gym membership, a New Year's resolution — rather than as a population-level intervention deserving the infrastructure investment, behavioral science support, and policy attention we devote to other proven health interventions like vaccination or smoking cessation.
The Evidence Base
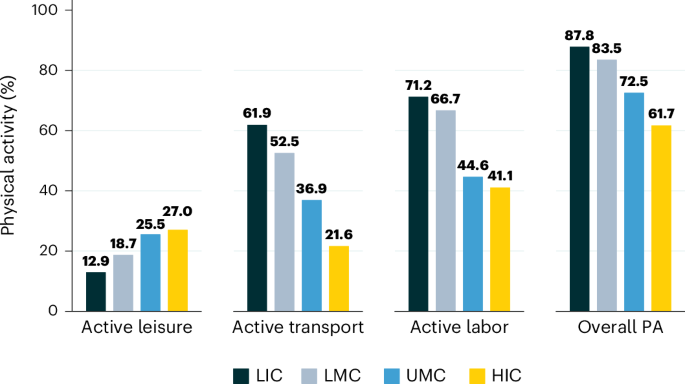
The epidemiological evidence linking physical inactivity to chronic disease is now so robust that it has moved from association to near-certain causality. Prospective cohort studies following millions of people over decades consistently find that those meeting physical activity guidelines — roughly 150 minutes of moderate-intensity activity weekly, or equivalent — experience dramatically lower rates of cardiovascular disease, type 2 diabetes, and all-cause mortality than inactive peers.
The dose-response relationship is well-characterized: even small increases in activity from a sedentary baseline produce substantial health gains, and there is no upper threshold below which increasing activity provides no additional benefit. The evidence is particularly strong for mental health outcomes, with regular physical activity demonstrating efficacy comparable to antidepressant medication for mild to moderate depression in several clinical trials — at zero pharmacological cost and with uniquely positive side effects.
Why the Global Inactivity Crisis Persists
Despite this evidence, roughly a quarter of the global adult population fails to meet physical activity guidelines, and the figure is considerably higher in many urban populations and among lower-income groups. The drivers of inactivity are structural as much as behavioral: built environments designed around automobile travel that offer no safe walking or cycling infrastructure, work patterns that are increasingly sedentary, screen-based leisure that competes effectively for discretionary time, and economic pressures that leave limited opportunity for movement.
These structural drivers are not amenable to individual-level interventions like exercise prescriptions or health apps. They require changes to urban planning codes, transportation investment, school physical education programs, and workplace design — changes that require policy action and sustained institutional commitment rather than individual behavior change.
Health Systems and Physical Activity
The Nature Medicine perspective argues that health systems need to integrate physical activity support into clinical care in ways that go beyond brief counseling. This means training clinicians to assess and address physical activity as a vital sign alongside blood pressure and weight, developing exercise referral pathways that connect patients with community-based programs, and reimbursing exercise-based interventions with the same credibility as pharmaceutical treatments.
Some health systems have made progress in this direction. The UK's National Health Service has developed social prescribing frameworks that allow general practitioners to refer patients to community activities, including exercise programs, as part of their care plans. Several Nordic countries have developed exercise-on-prescription programs with demonstrated effectiveness in increasing activity levels among sedentary patients. These models demonstrate feasibility but remain exceptions rather than norms in global health system design.
The Economic Argument
Physical inactivity imposes enormous economic costs on health systems. Chronic diseases associated with inactivity account for a disproportionate share of healthcare expenditure in high-income countries — cardiovascular disease alone costs the U.S. healthcare system hundreds of billions of dollars annually, much of it attributable to preventable inactivity. Investing in the infrastructure and programs that support physical activity generates returns across the healthcare cost spectrum that dwarf the initial investment.
The public health community has been making this argument for decades with limited success in translating it into budget decisions. The Nature Medicine perspective suggests that what may be needed is not a different argument but a different messenger — that the economic case for physical activity investment needs to be made by health system finance officers, insurance actuaries, and macroeconomists whose credibility on cost questions is higher in the policy arenas where budget decisions are made.
This article is based on reporting by Nature Medicine. Read the original article.
Originally published on nature.com