Eine vermeidbare Krise
Eine umfassende Analyse globaler Krebsinzidenz-Daten aus 185 Ländern hat gezeigt, dass ungefähr vier von zehn Krebsfällen weltweit auf veränderbare Risikofaktoren zurückzuführen sind – Verhaltensweisen, Expositionen und Bedingungen, die Menschen und Gesundheitssysteme möglicherweise ändern können. Die in Nature Medicine veröffentlichte Studie stellt eine der umfassendsten Bewertungen der vermeidbaren Krebslast dar, die jemals durchgeführt wurde, und identifiziert spezifische Risikofaktoren und geografische Regionen, in denen gezielte Interventionen die größte Auswirkung haben könnten.
Die Erkenntnisse haben erhebliche Auswirkungen auf die Krebsprävention. Anders als genetische Risikofaktoren, die Menschen nicht ändern können, sind veränderbare Risikofaktoren Ziele für öffentliche Gesundheitskampagnen, behördliche Maßnahmen, klinisches Screening und Lebensstiländerungen. Wenn auch nur ein Teil der 40-prozentigen Attribution in tatsächlich vermiedene Fälle umgewandelt werden kann, könnte die globale Krebslast erheblich reduziert werden.
Die wichtigsten Risikofaktoren
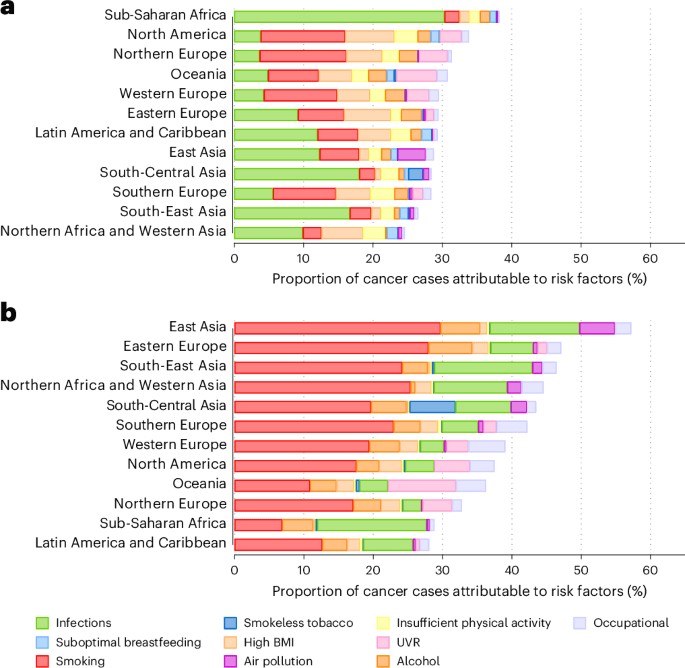
Die Studie untersuchte eine Reihe von Risikofaktoren mit standardisierten epidemiologischen Methoden und rechnete Anteile jedes Krebstyps für jeden Faktor auf der Grundlage von Belegen für kausale Beziehungen und der Häufigkeit des Risikofaktors in jedem Land zu. Die Hauptursachen der veränderbaren Krebslast sind Tabakkonsum – immer noch die einzelne größte vermeidbare Krebsursache weltweit – Übergewicht, Alkoholkonsum, körperliche Inaktivität und Infektionen mit krebserregenden Erregern einschließlich Humanes Papillomvirus (HPV), Hepatitis-B- und C-Viren sowie Helicobacter pylori-Bakterien.
Umweltexpositionen – Luftverschmutzung, ultraviolette Strahlung und bestimmte berufliche Karzinogene – tragen auch erheblich zur Last bei, sind aber weniger anfällig für individuelle Verhaltensänderungen und mehr auf Regulierungs- und Infrastrukturinterventionen angewiesen.
Geografische und geschlechtsspezifische Unterschiede
Einer der wichtigsten Beiträge der Studie ist die Dokumentation, wie sich die Muster der risikozurechenbaren Krebsfälle je nach Region und Geschlecht erheblich unterscheiden. In wohlhabenden Ländern sind Fettleibigkeit und alkoholbedingte Krebsarten überrepräsentiert. In Ländern mit niedrigem und mittlerem Einkommen tragen infektionsbedingte Krebsarten – Gebärmutterhalskrebs durch HPV, Leberkrebs durch Hepatitis B und C, und Magenkrebs durch H. pylori – einen viel größeren Anteil der vermeidbaren Last bei.
Diese geografische Variation bedeutet, dass Präventionsstrategien, die in einem Setting wirksam sind, nicht direkt auf ein anderes übertragbar sind. Der Fokus eines wohlhabenden Landes auf Adipositasprävention und Raucherentwöhnungsprogramme müsste für ein Land mit niedrigerem Einkommen angepasst werden, in dem Impfungen gegen HPV und Hepatitis B sowie Antibiotika-Behandlung von H. pylori größere potenzielle Gewinne bieten.
Auswirkungen auf Präventionsinvestitionen
Die 40-prozentige Zurechnung ist zwar beeindruckend, unterschätzt aber die Präventionsmöglichkeit, da sie nur die aktuelle Häufigkeit von Risikofaktoren widerspiegelt. Wenn Tabakkonsum, Fettleibigkeitsraten und andere Risikofaktoren ihre historischen Trends fortsetzen, könnte der vermeidbare Anteil wachsen. Umgekehrt könnten erfolgreiche Präventionsprogramme den Anteil im Laufe der Zeit senken.
Die Studie argumentiert explizit für "gezielte, bevölkerungsweite Interventionen, die an regionalen und geschlechtsspezifischen Risikoprofilen angepasst sind" und nicht für einheitliche globale Kampagnen. In der Praxis bedeutet dies, dass nationale Gesundheitsbehörden ihre länderspezifischen Risikofaktordaten nutzen sollten, um Interventionen zu priorisieren, bei denen die Evidenzbasis für Nutzen relativ zur lokalen Last am stärksten ist.
Die Screening- und Früherkennungsschicht
Über die Primärprävention hinaus – Verringerung der Exposition gegenüber Risikofaktoren – spielen Screening und Früherkennung als Sekundärprävention eine wichtige ergänzende Rolle. In frühen Stadien entdeckte Krebsarten haben wesentlich bessere Überlebensraten als solche, die nach einer Metastasierung entdeckt werden. Gebärmutterhalskrebs, Darmkrebs, Brustkrebs und Lungenkrebs bei hochriskanten Personen haben alle etablierte Screening-Programme mit nachgewiesenen Mortalitätsvorteilen.
Die Ausweitung des Zugangs zu Screening in Ländern mit niedrigem Einkommen, wo die Raten der Diagnose im fortgeschrittenen Stadium weiterhin hoch sind, könnte unabhängig von der Risikofaktorenreduktion die Sterblichkeit durch Krebs senken. Die Kombination aus Primärprävention, die auf veränderbare Risikofaktoren abzielt, und Sekundärprävention durch Screening bietet eine zweigleisige Strategie zur Verringerung der globalen Krebslast.
Die Infektion-Krebs-Verbindung
Infektionsbedingte Krebsarten verdienen besondere Aufmerksamkeit, da sie durch Impfung und Behandlung zu relativ niedrigen Kosten vermeidbar sind. HPV-Impfprogramme haben bereits dramatische Verringerungen von Gebärmutterhalskrebs-Vorstufen in Ländern mit hoher Abdeckung demonstriert. Die Hepatitis-B-Impfung, die in Kinderimpfprogrammen weltweit eingesetzt wird, hat die Rate des Hepatitis-B-bedingten Leberkrebses in geimpften Geburtskohorten reduziert. Die H. pylori-Eradikationstherapie senkt das Magenkrebs-Risiko bei infizierten Personen.
Die weltweite Ausweitung dieser Interventionen – besonders des HPV-Impfstoffs, dessen Abdeckung in vielen Hochlast-Ländern niedrig bleibt – könnte jährlich Millionen von Krebsfällen verhindern. Die Daten der Studie bilden eine rigorose Grundlage für die wirtschaftliche Argumentation, dass eine Investition in diese Interventionen erhebliche Renditen in Form einer reduzierten Krebslast und damit verbundener Gesundheitskosten erzielen würde.
Dieser Artikel basiert auf Berichten von Nature Medicine. Lesen Sie den Originalartikel.